Нашим мамам приходилось проживать 9 месяцев беременности, имея весьма смутное представление о том, как изменяется их тело и как развивается малыш. Современные медицинские технологии позволили сделать период ожидания ребенка более комфортным для женщины, избавив ее от многих тревог.
Ультразвуковое исследование — основной метод изучения анатомического и функционального состояния плода на всем протяжении беременности.
УЗИ позволяет определить наличие и срок беременности, узнать пол ребенка, а самое главное — с помощью ультразвукового сканирования врачи могут наблюдать за развитием эмбриона и вовремя принимать меры в случае выявления какого-либо неблагополучия.
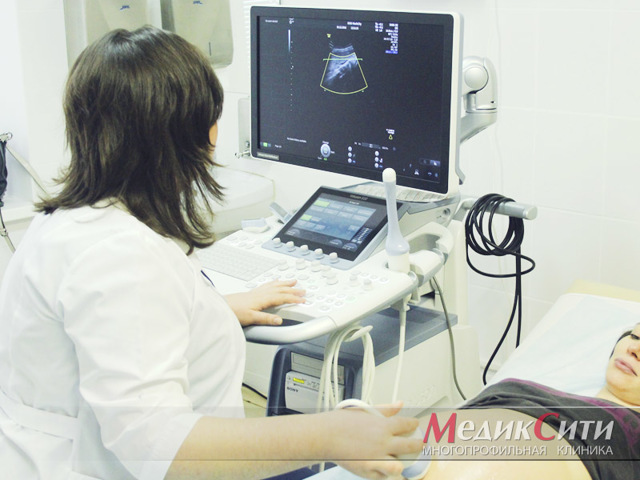
В «МедикСити» пациентки имеют возможность проходить УЗИ при беременности на оборудовании премиум-класса Voluson 10. Сканер незаменим для диагностики развития плода при беременности, выявления врожденных патологий и других потенциальных опасностей.
Наши высокопрофессиональные акушеры-гинекологи с огромным опытом работы в данной сфере, доктора и кандидаты медицинских наук, вооруженные первоклассным оборудованием, сделают все возможное, чтобы период ожидания ребенка протекал максимально гладко!.
Что показывает УЗИ-скрининг
Сканирование посредством ультразвука — это высокоинформативный, неинвазивный и безопасный способ получения данных о здоровье будущей матери и плода. Метод основан на анализе различий отражения ультразвуковых волн от структур неодинаковой плотности.
Цель УЗ-обследования — оценка состояния женщины и ее будущего ребенка, а также выявление возможных отклонений от нормы для принятия необходимых мер (УЗИ на патологию плода).
Ультразвуковая диагностика позволяет подтвердить факт беременности, получить данные о формировании плода, строении матки и придатков, а также о состоянии плаценты, пуповины, околоплодных вод. От результатов УЗИ во многом зависит тактика ведения беременности и подготовки к родам, а также выбор способа родоразрешения.
После подтверждения факта беременности все последующие УЗИ проводятся по графику, составленному лечащим врачом-гинекологом.
Поводом для внепланового УЗИ на ранних сроках беременности могут стать следующие причины:
- несоответствие размеров матки нормам для текущего срока беременности;
- наличие у женщины кровянистых выделений (единичных или частых);
- боли и неприятные ощущения внизу живота;
- подозрение на «замершую» беременность, внематочную беременность и иные патологии ранней беременности;
- возраст одного или обоих будущих родителей, превышающий 35 лет.
Сроки проведения УЗИ плода
На каких сроках (триместрах) беременности делают УЗИ — один из основных вопросов, интересующих будущих родителей.
Согласно приказу Министерства здравоохранения Российской Федерации №457 от 28 декабря 2000 года, в обязательное обследование беременных женщин наряду с проведением биохимического скрининга (анализ крови на содержание специфических белков) входит УЗИ, которое проводится на сроке 11-13 недель, а также 2 морфологических УЗИ во втором и третьем триместрах. Всего за период беременности проводится трехкратное скрининговое УЗ-обследование.
Плановые УЗИ плода по неделям беременности делают в следующие сроки:
- скрининг 1 триместра — в 11-13 недель;
- скрининг 2 триместра — в 20-24 недель;
- скрининг 3 триместра — в 32-34 недели.
Дополнительные (внеплановые) УЗ-исследования могут проводиться по рекомендации врача на любом сроке беременности.
Это не должно пугать пациентку, поскольку УЗИ не оказывает вредной нагрузки на организм.
Повторные процедуры могут назначаться для уточнения диагноза либо, при обнаружении той или иной патологии беременности, для принятия необходимых мер по улучшению состояния здоровья женщины и плода.
Первое УЗИ плода помогает установить точный срок беременности, получить данные о размере и количестве эмбрионов, услышать сердцебиение плода, оценить степень его развития, обнаружить возможные отклонения.
Частота сердечных сокращений, формирование носовой кости, толщина воротниковой области и копчико-теменной размер (КТР) — крайне важные параметры, по которым судят о формировании плода. Существенные отклонения от норм вкупе с соответствующими результатами лабораторных анализов будут указывать на наличие патологии беременности.
Важно! Расшифровкой скрининга должен заниматься профессионал. Только так вы можете быть уверены, что никакая патология беременности не осталась незамеченной. Попытки самостоятельно оценить результаты УЗИ не дадут объективной картины происходящего и лишь добавят тревог в и без того эмоционально сложный для будущих родителей период.
На втором УЗИ при беременности врач-гинеколог проверяет, соответствуют ли размеры плода текущему этапу беременности. Оцениваются длина конечностей ребенка, размеры его головы, внутренних органов, объемы груди и живота и т.д. Не менее важно в этот период проследить, нормально ли развиваются внутренние органы, позвоночник, сердечно-сосудистая система.
Также во время УЗИ-скрининга 2 триместра оценивается состояние стенок и шейки матки, придатков, расположение, толщина и структура плаценты, число сосудов в пуповине.
Третье УЗИ плода — ключевое. На этом этапе врач тщательно анализирует соответствие анатомического и функционального состояния плода нормам скрининга для данного периода беременности. Чрезвычайно важным является выявление поздних пороков развития.
Если результаты скрининга 3 триместра показывают некоторую задержку в развитии плода, пациентке назначается дополнительная диагностика (оценка кровотока в сосудах матки, эмбриона и пуповины). Также доктор анализирует состояния системы «матка-плацента-плод». Пристальное внимание при этом уделяется плаценте — зоне ее прикрепления, степени зрелости и толщине.
- Определение пола ребенка при третьем плановом скрининге по точности достигает 90%.
- Более подробную информацию о пренатальных скринингах вы можете прочитать здесь.
- Внеплановые УЗИ при беременности проводятся, если:
- пациентка испытывает боли внизу живота;
- перенесла инфекционное заболевание;
- не ощущает шевеления плода после 20-й недели;
- имеет кровянистые и иные выделения;
- началась преждевременная родовая деятельность;
- появились схватки на сроке 36-40 недель;
- имеются другие осложнения беременности.
Протокол УЗИ при беременности
Расшифровка ультразвуковой диагностики при беременности выявляет параметры развития плода в утробе матери на разных сроках. Показатели УЗИ по неделям беременности включают в себя следующие данные:
- HC — окружность головы ребенка;
- FL — длина кости бедра;
- BPD — размер между висками (бипариетальный диаметр);
- СRL — длина эмбриона от темени до копчика (этот параметр дает возможность определить по УЗИ срок беременности).
При расшифровке УЗИ по неделям беременности можно выявить следующие пороки развития плода:
- грыжа спинного мозга, которая угрожает нормальному развитию спинного и головного мозга;
- порок сердца;
- скопление спинномозговой жидкости в черепе;
- отсутствие головного мозга (этот порок может привести к прекращению беременности);
- сращивание двенадцатиперстной кишки;
- задержка умственного развития ребенка (Синдром Дауна).
Виды УЗИ плода
Привычный всем снимок УЗИ — черно-белое плоское изображение с понятными только специалисту пятнами и точками, — это результат УЗ-исследования, проводимого в двух измерениях: по ширине и высоте (2D УЗИ). Таким аппаратом сегодня оснащена практически каждая женская консультация.
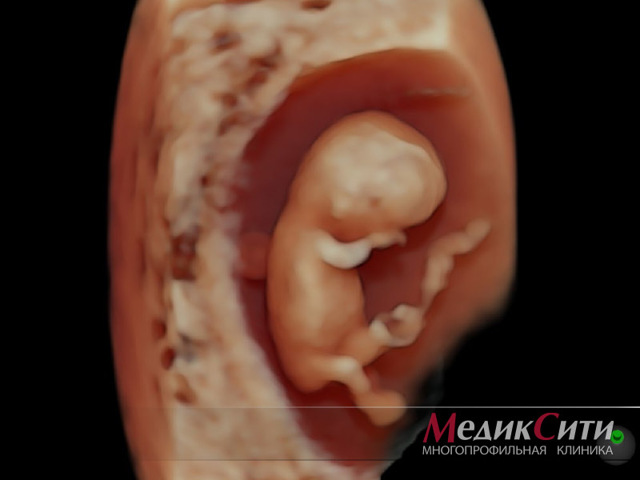
Трехмерное УЗИ плода или 3Д УЗИ при беременности — более информативный и современный метод диагностики, дающий высококачественное изображение плода в объеме и цвете. Снимок, получающийся при 3D УЗИ, представляет собой практически фото плода, на котором можно разглядеть черты лица ребенка и даже его мимику.
Услугу трехмерного УЗИ предлагают сегодня многие платные медицинские центры. При выборе клиники следует обращать внимание на квалификацию доктора, ведь грамотная интерпретация результатов– важнейший этап скрининга. В «МедикСити» УЗ-диагностикой занимаются только высококлассные специалисты с большим практическим опытом.
4Д УЗИ при беременности по качеству изображения схоже с трехмерным. Однако здесь при получении информации подключается еще один фактор — реальное время.
В процессе исследования можно не только рассмотреть плод в подробностях и отследить его движения, но и записать увиденное на диск или другой носитель.
То есть, у родителей будет не просто снимок, а видеозапись с малышом еще до его рождения.
Пациентки «МедикСити» могут пройти обычное, трехмерное и 4D УЗИ в нашей клинике — по предварительной записи, в удобное время, без очередей.
Беременность — особенное время в жизни женщины, полное как радостных ожиданий, так и тревог. Без сомнения обращайтесь за помощью к специалистам — наши высокопрофессиональные врачи помогут вам в решении всех медицинских вопросов!
Узнать стоимость УЗИ при беременност и записаться на процедуру вы можете по телефону: +7 (495) 604-12-12.
Источник: https://www.mediccity.ru/directions/503
Врожденные пороки развития плода: симптомы
Врожденные пороки развития плода — это различные аномалии во время развития плода, которые могут формироваться в каждом периоде развития плода.В связи с этим принято выделять ряд врожденных пороков, формирование которых может происходить непосредственно в период закладки органов и систем — гаметопатию и бластопатию.
Другие пороки эмбриопатиии возникают в период с 16-го дня по 10-ю неделю после оплодотворения, тогда как фетопатии являются функциональными расстройствами и возникают у плода под влиянием экзогенных воздействий в период с 11-й недели беременности и до рождения плода.
Можно разделить все пороки развития на две большие группы — наследственно обусловленные (заложенные в генах и хромосомах, передающиеся по наследству) и собственно врожденные (приобретенные в ходе внутриутробного развития).
Подобное деление довольно условно, так как большинство дефектов развития вызывается сочетанием наследственной предрасположенности и неблагоприятного внешнего воздействия, представляя собой мультифакториальные аномалии.
Имеет место также выделение изолированных (локализованных в одном органе), системных (в пределах одной системы органов) и множественных (в органах двух и более систем) пороков развития. В основе наследственно обусловленных пороков развития лежат мутации, т. е. изменения в структурах, ответственных за хранение и передачу генетической информации.
Заболевания, связанные с патологическими изменениями в хромосомах, обычно так и называют «хромосомными заболеваниями». Следует заметить, что в развитии врожденных пороков имеет место наследственная предрасположенность: наличие у родителей или ближайших родственников врожденных пороков развития повышает риск рождения ребенка со сходными дефектами.
Так, у женщины с врожденным пороком сердца шансы родить ребенка с дефектом развития сердечнососудистой системы несколько выше, чем у всех остальных женщин. Как уже отмечалось, пороки развития плода могут задействовать различные органы и системы: центральную нервную систему, сердечно-сосудистую систему, почки и мочевыводящие пути, желудочно-кишечный тракт.
Симптомы врожденных пороков развития плода
В возникновении врожденных пороков отмечено влияние определенных тератогенных факторов, которые особенно неблагоприятно влияют на плод в ранние сроки беременности, а именно:- ионизирующее излучение (рентгеновские лучи, воздействие радиоактивных изотопов).
Помимо непосредственно прямого действия на генетический аппарат, ионизирующее излучение дает токсический эффект и является причиной достаточно многих врожденных аномалий;- тератогтенные инфекции, т. е. инфекционные заболевания, передающиеся от матери плоду;- медикаменты.
Следует помнить, что во время беременности не рекомендуется без надобности принимать какие-либо лекарственные средства, особенно на ранних стадиях беременности, их необходимость и дозировку может рекомендовать только врач;- алкоголь, который может привести к развитию фетального (плодового) алкогольного синдрома — тяжелого врожденного заболевания, зачастую несовместимого с жизнью;- никотиновая зависимость — неблагоприятный момент в правильном формировании структур плода;- воздействие различного рода токсических химических веществ.В частности, не рекомендуется контакт с активными химическими веществами (такими, как талуол, красители, бензин и т. д.).Наиболее часто встречаются нижеследующие аномалии.Фенилкетонурия — патология, наследуемая по аутосомно-рецессивному типу, поэтому рождение больного ребенка невозможно от здоровых родителей. Характерным для патологии является грубая задержка умственного и физического развития, связанная с нарушением обмена аминокислоты фени-лаланина.Гемофилия — сцепленное с полом рецессивное наследование, которое передается от матери сыновьям. Данное заболевание обусловлено дефицитом некоторых факторов свертывания крови и проявляется чрезмерной кровоточивостью.Дальтонизм — сцепленное с полом рецессивное наследование, также наблюдающееся чаще у мужчин и передающееся от матери сыновьям. Характерным для патологии является наличие частичной цветовой слепоты, распространяется чаще всего на красный и зеленый цвета.Болезнь Дауна — хромосомная аномалия, является одной из форм врожденного слабоумия. Степень психического недоразвития значительна и в каждой ситуации различна.Врожденный вывих и врожденная дис-плазия тазобедренного сустава — недоразвитие тканей тазобедренного сустава, отсутствие соответствия между суставными поверхностями (состояние, предшествующее вывиху тазобедренного сустава).Незаращение верхней губы (заячья губа) в результате несращения боковых частей верхней губы с ее средней частью.
Незаращение неба (волчья пасть) — незаращение верхней челюсти и твердого неба, в результате чего получается расщелина, соединяющая полости рта и носа.
Под понятием «аборт» следует понимать прерывание беременности, которое может быть самопроизвольным (в связи с определенным рядом причин) и искусственным (под воздействием хирургических манипуляций).
Адипозогенитальная дистрофия, или синдром Пехкранца—Бабинского—Фрелиха, представляет собой нейроэндокринное заболевание, характеризующееся наличием ожирения гипоталамо-гипофизарного происхождения и нарушения функции половых желез (гипогонадизма).
Адреногенитальный синдром характеризуется слабо выраженными признаками вирилизации. В настоящее время принято выделять пубертатную и постпубертатную формы адреногенитального синдрома.
Источник: https://medic-enc.ru/akusherstvo-i-ginekologija/vrozhdennye-poroki-razvitija-ploda.html
Врожденные пороки развития
Данные медицинской статистики показывают, что в последние десятилетия во всем мире количество детей с врожденными пороками развития неуклонно растет. В России частота данной патологии составляет 5 – 6 случаев на каждую тысячу родов, в Западной Европе этот показатель примерно вполовину ниже.
Причины врожденных пороков развития
К формированию у плода врожденных пороков развития могут приводить различные причины.
Наиболее часто данная патология возникает в результате генетических мутаций, вызванных употреблением алкоголя, наркотиков, воздействия ионизирующей радиации и других вредных факторов.
Врожденные пороки развития также могут быть обусловлены различными отклонениями в хромосомных наборах отца или матери, а также недостатком в рационе беременной женщины витаминов, особенно фолиевой кислоты.
Классификация врожденных пороков развития
Существуют различные критерии, на основании которых врачи строят систему классификации врожденных пороков развития. В зависимости от причины врожденные пороки развития плода делятся на средовые (экзогенные), наследственные (эндогенные) и мультифакторные.
Развитие наследственных пороков развития обусловлено изменением хромосом или генов в гаметах, что является причиной возникновения в зиготе (оплодотворенной яйцеклетке) хромосомной, генной или геномной мутаций. Эти мутации приводят к нарушениям процесса формирования у плода тканей и органов.
- Экзогенные врожденные пороки развития возникают под воздействием различных тератогенных факторов (промышленные яды, курение, алкоголь, вирусы, лекарственные препараты и многое другое).
- Мультифакторными врожденными пороками развития плода называют такие дефекты, развитие которых обусловлено совместным воздействием генетических и средовых факторов.
- В зависимости от того, на какой стадии эмбриогенеза (формирования плода) начинают проявлять свое действие экзогенные или генетические факторы, формирующиеся под их влиянием дефекты развития делятся на следующие виды:
- Гаметопатия или бластопатия. Нарушения развития возникают уже на стадии зиготы или бластулы. Они носят очень грубый характер. Чаще всего зародыш погибает и происходит его отторжение – самопроизвольный аборт. В тех случаях, когда выкидыш не наступает, возникает неразвивающаяся (замершая) беременность.
- Эмбриопатия. Дефекты развития возникают в период с 15 суток и до 8 недель жизни эмбриона. Эмбриопатии являются наиболее частой причиной врожденных пороков развития плода.
- Фетопатия. Возникает под влиянием неблагоприятных факторов после 10 недель беременности. В этом случае врожденные пороки развития обычно носят не грубый характер и проявляются появлением у ребенка различных функциональных нарушений, задержки психического и физического развития, снижении массы тела.
Помимо этого выделяют первичные и вторичные врожденные пороки развития плода. Первичные всегда обусловлены непосредственным воздействием каких-либо тератогенных факторов. Вторичные же пороки развития возникают, как осложнение первичных, и при этом всегда связаны с ними патогенетически.
- Врожденные пороки развития нервной системы. К ним относятся спина бифида (открытая спинномозговая грыжа), недоразвитие головного мозга (гипоплазия) или полное его отсутствие (анэнцефалия). Врожденные пороки развития нервной системы являются очень тяжелыми и чаще всего приводят к смерти ребенка в первые часы его жизни или формированию стойкой инвалидности.
- Деформации челюстно-лицевой области – волчья пасть, заячья губа, недоразвитие нижней или верхней челюсти.
- Врожденные пороки развития конечностей – полное их отсутствие (атрезия) или укорочение (гипоплазия).
- Врожденные пороки сердечно-сосудистой системы. К ним относятся пороки формирования сердца и крупных кровеносных сосудов.
- Другие врожденные пороки развития.
Как предотвратить рождение ребенка с врожденными пороками развития?
Подходить к планированию беременности следует очень ответственно. К высокой группе риска рождения больного ребенка относятся:
- Семьи, в которых уже были случаи рождения детей с различными врожденными пороками развития;
- Семьи, в которых предыдущие беременности заканчивались внутриутробной гибелью плода, самопроизвольным выкидышем или мертворождением;
- Супруги, находящиеся в родственной связи (двоюродные, троюродные сестры и братья);
- Если возраст мужчины превышает 50 лет, а женщины 35 лет;
- Если мужчина или женщина подвержены воздействию перечисленных выше неблагоприятных факторов по состоянию своего здоровья или профессиональной деятельности.
Если вы относитесь к группе высокого риска по рождению ребенка с пороками развития, то до начала активного планирования беременности вам следует обязательно посетить врача генетика.
Специалист составит родословную и вычислит риск рождения больного ребенка.
При очень высоком риске семейной паре обычно рекомендуют прибегнуть к искусственному оплодотворению донорской яйцеклетки или осеменению спермой донора.
Вы уже ждете ребенка и при этом относитесь к группе высокого риска? И в этом случае вам следует обязательно проконсультироваться с генетиком.
Никогда не принимайте самостоятельное решение прервать беременность в тех случаях, когда вы не знали о ней и принимали некоторые лекарственные препараты, проходили флюорографию или, например, употребляли алкоголь.
Насколько, в самом деле, в подобных ситуациях высок риск возникновения у плода врожденных пороков развития, решить может только врач после проведения необходимых исследований.
Что делать, если у вашего малыша врожденный порок развития?
Любая семейная пара, у которой родился больной ребенок, а особенно с врожденными пороками нервной системы, испытывает состояние психологического шока.
Для того чтобы справиться с ним, обратитесь к генетикам и выясните точную причину, приведшую к развитию патологии. Больному ребенку обязательно следует провести цитологическое исследование.
Это необходимо не только для его лечения, но и для прогноза вероятности повторного рождения у данных супругов больного малыша.
Окончательная медико-генетическая консультация должна проводиться не ранее, чем через три месяца после родов. За это время психологическая напряженность в семье обычно снижается, и супруги смогут адекватно воспринять всю необходимую для них информацию.
Видео с YouTube по теме статьи:
Источник: https://www.neboleem.net/vrozhdennye-poroki-razvitija.php
Генетические исследования во время беременности
Во время беременности на ранних сроках проводится генетическое исследование возможных хромосомных аномалий у ребенка. В женских консультациях тройной тест часто называют анализом «на уродства», чем приводят беременную женщину в состояние сильного стресса и ожидания всяких ужасов от результатов теста.
Что ждать от этих тестов, и что делать с результатами – попробуем разобраться.
Что за исследования?
Для выявления возможных серьезных отклонений в развитии ребенка используются методы опроса, УЗИ в 11 недель беременности, исследование сыворотки крови на АФП, ХГЧ и раар-а. Все эти методы дают только приблизительные результаты. Если они выявляют высокий риск врожденной патологии, то беременную направляют на более глубокое исследование.
Более серьезное исследование (амниоцентез, биопсия хориона, плацентоцентез, кордоцентез) дает более точные результаты, но предполагает взятие материала из полости матки, что может заканчиваться гибелью 1-2 % детей.
Прежде чем делать тесты
Специалисты считают, что до назначения этого исследования родители должны быть информированы о последствиях данной диагностики и сами принять решение делать ли ее.
Обобщенный опыт протекания беременности и родов под руководством Мэррей Энкин (анализировались результаты 15 лет работы 40000 акушеров Европы), позволил убедить акушеров осторожно подходить к назначению скрининга генетических пороков развития плода.
Если родители до генетического исследования уже находятся в стрессе из-за страха, что у их ребенка врожденный дефект, то для них будет огромным облегчением узнать о том, что никаких пороков в развитии не выявлено (хотя этот результат и не дает 100% гарантии рождение здорового ребенка).
Помните, что при вмешательстве в матку во время взятия материала для генетического исследования возможна гибель здорового ребенка.
Стоит помнить, что ошибки диагностики возможны. Для их уменьшения перед биохимическим анализом крови нужно не есть жирные и белковые продукты в день перед анализом и утром перед анализом (можно яблоко, банан и т.п.) Сдавать биохимический анализ крови следует утром.
Насколько достоверны результаты
Многочисленные научные данные и опыт конкретных родителей говорит о ненадежности и приблизительности результатов генетических исследований во время беременности. Принимая решение, изучите и проанализируйте всю доступную вам информацию.
Профессор А.Ю.Асанов, доктор медицинских наук, заведующий кафедрой медицинской генетики московской медицинской академии им. Сеченова в своей статье «Пренатальная диагностика хромосомных аномалий у плода» говорит о возможных ошибках или погрешностях генетических исследований во время беременности.
По данным врачей Англии и Уэльса, пренатальный генетический скрининг ежегодно предотвращает появление на свет около 660 детей с синдромом Дауна, но в тоже время приводит к потере 400 детей, у которых после аборта исследовали хромосомы и диагноз не подтвердился.
Родители говорят
На форумах родителей детей с синдромом Дауна часто можно встретить рассказы об ошибках пренатальной диагностики. Например, такие:
Моему сыну 5.5 лет, у него синдром Дауна. Во время беременности я делала все анализы, которые мне назначила генетик, всё было в норме. Ни один анализ не гарантирует того, что у ребёнка не будет генетических или других особенностей.
Множество отзывов есть и о том, что пережили будущие родители, которым сообщили результаты генетического исследования на раннем сроке беременности. Они рассказывают, что предложенный им аборт они отвергли по моральным или религиозным соображениям. И в результате родился абсолютно здоровый ребенок.
Если обнаружены аномалии в развитии – что дальше?
Обнаружение порока развития плода — еще не повод к прерыванию беременности. Такой диагноз иногда позволяет родителям подготовиться к рождению особенного ребенка. Однако некоторым родителям это доставляет лишь длительные страдания.
Есть определенная статистика, свидетельствующая о том, что беременность, сопровождающаяся развитием хромосомных аномалий плода, чаще всего заканчивается на ранних сроках (выкидышем). Для тех, кто отказался от аборта, это естественное отторжение нежизнеспособного плода является ожидаемым и закономерным.
Нужно понимать, что единственная возможная рекомендация врачей после обнаружения на раннем сроке 11 недель беременности порока ребенка — это аборт.
При отказе от аборта (признании его убийством человека во чреве) уже после родов, в случае подтверждения предположительного порока развития, родителям предлагают отказаться от ребенка и передать его в Дом малютки.
Для принятия решения родителям следует познакомиться с семьями, решившимися воспитывать особенного ребенка дома. Узнать об их радостях и горестях, чтобы принять для себя решение ухода за серьезно больным ребенком или передачи его в государственные социальные учреждения.
Супруги, конечно, должны чувствовать свободу в любом своем выборе. Но стоит помнить, что за свой выбор отвечают только они сами.
Что можно сделать до зачатия
Между тем, генетическое исследование обоих супругов возможно еще до зачатия. Риск врожденных дефектов снижается при приеме фолиевой кислоты за 3 месяца до зачатия и 3 месяца после зачатия, отказа от вредных привычек и оздоровлении обоих супругов.
Значение диеты и витаминотерапии для снижения риска врожденных дефектов по данным исследования М.Энкин сильно преувеличено. Практикующие врачи акушер — гинекологи советуют современным родителям зачинать ребенка в августе-сентябре и избегать зачатия весной.
Чем старше будущие родители и чем больше у них хронических заболеваний, тем более тщательно стоит им готовиться к зачатию и рождению здорового ребенка.
Здоровья вам и радости!
Помогла статья? Поделись с другими:
Источник: https://proroditelstvo.ru/articles/beremennost/pro-beremennost/geneticheskie-issledovaniya-vo-vremya-beremennosti/
Нарушение внутриутробного развития плода при беременности: причины аномалий, профилактика патологий
У женщин, вынашивающих детей, могут возникнуть не только нарушения беременности, но и патологии внутриутробного развития плода, связанные не с генетическими факторами, а вызванные другими причинами.
В отличие от наследственных заболеваний, спровоцированных генетическими сбоями, которые предотвратить невозможно, избежать ненаследственных аномалий в ваших силах.
Основные аномалии развития плода
К группе врождённых ненаследственных аномалий развития относится примерно 10% всех врожденных ненаследственных заболеваний, вызванных различными внешними факторами.
К основным из них относятся: алкоголь, наркотики, никотин, некоторые лекарственные препараты, различные химические реагенты и неблагоприятные условия внешней среды.
Как ни странно, самый обычный аспирин, который мы привыкли принимать по поводу и без повода, при бесконтрольном его применении беременной женщиной может привести к нарушениям свертываемости крови.
Особенно опасен аспирин в последние месяцы беременности. Очень опасны для будущего ребенка некоторые противораковые, противодиабетические и другие лекарства. Прежде чем принять какую-либо таблетку, нужно проконсультироваться со своим лечащим врачом.
Беременной женщине ни в коем случае нельзя заниматься самолечением. Очень опасен для будущего ребенка и прием беременной женщиной различных антибиотиков, гормональных препаратов и успокаивающих средств.
Наиболее опасны для плода лекарства: гидроксипрогестерон, эстрогены, аспирин, ибупрофен, гипотиазид, верошпирон, доксициклин, индометацин, резерпин, канамицин, тетрациклин и другие препараты из этой группы, а также бисептол, флоксацин, дифлокс, винтер и некоторые другие.
Очень опасны для плода антикоагулянты (дикумарин и др.), которые могут вызвать у ребенка внутренние кровотечения, в том числе в его головном мозге.
На ранних сроках беременности очень опасны для плода успокаивающие средства и антидепрессанты.
Установлено, что при употреблении транквилизаторов (элениум, реланиум, седуксен и др.) эти вещества накапливаются в тканях головного мозга и печени плода, вызывают нарушения на уровне генов и хромосом, сопровождающиеся аномалиями в развитии внутренних органов ребенка.
При употреблении кодеина в первый триместр беременности может развиться какой-либо порок развития сердца.
Общепринятые антибиотики (канамицин, стрептомицин, гентамицин и др.) могут быть причиной глухоты новорожденного ребенка.
Очень опасен для плода прием матерью противораковых препаратов (сарколизин, актиномицин и др.), которые вызывают развитие различных тяжелых уродств у плода, особенно в первый триместр беременности.
Очень вредны для плода также хинин и мочегонные средства (фуросемид, гипотиазид и др.).
Менее опасны, но также запрещены для приема беременной женщине следующие лекарственные препараты: бетаметазон, дексаметазон, олеандомицин, гентамицин, галоперидол, левомицетин, теофиллин, нитроглицерин, имодиум, хлористый кальций, хлоридин, сернокислая магнезия.
Часть препаратов опасна в первые месяцы беременности, другие — в конце беременности.
Другие факторы
Установлено, что одной из важнейших причин нарушений во внутриутробном развитии ребенка является злоупотребление алкоголем. Во многих странах мира выработался обычай, запрещающий жениху и невесте на свадьбе употреблять спиртные напитки.
Для будущего малыша во время зачатия вреден алкоголь, выпитый не только будущей матерью, но и отцом. Токсическое действие алкоголя длится до 2 недель после употребления (то есть нельзя употреблять спиртное не менее 2 недель до зачатия ребенка).
Если один из родителей или оба являются алкоголиками, часто рождается ребенок с отсутствием или недоразвитием конечностей, или внутренних органов, карликовостью, серьезными пороками сердца, нарушениями слуха и зрения, психически и умственно неполноценным.
Кроме того, злоупотребление алкоголем может привести к нарушениям в структуре генов или хромосом, а также к выкидышу. Особенно опасен алкоголь в первые три месяца беременности, когда происходит закладка основных внутренних органов.
Злоупотребление беременной женщины алкоголем в более поздние сроки беременности приводит к функциональным нарушениям в работе внутренних органов и к слабоумию.
Кроме алкоголя, отрицательное действие на организм матери и плода оказывает курение матери, в том числе ее пассивное потребление никотина (если она находится в комнате, где кто-либо курит).
У женщин, которые давно и много курят, нарушается детородная функция. Такой женщине трудно забеременеть. Как правило, очень часто она страдает бесплодием. Даже если она забеременеет, такая беременность часто заканчивается выкидышем.
У курящих матерей дети рождаются очень слабенькие, с малым весом, нежизнеспособные и часто умирают в раннем возрасте. Кроме того, у этих детей часто наблюдаются отклонения в развитии, в том числе психические и умственные.
Такие дети часто страдают нервными и психическими расстройствами, дебилизмом. У них также наблюдаются такие уродства, как заячья губа и волчья пасть. Если будущая мать не только курит, но и злоупотребляет алкоголем, риск возникновения аномалий в развитии плода возрастает многократно.
Другим фактором, который очень опасен как для матери, так и для будущего ребенка, является наркомания. Женщины, потребляющие различные наркотики, часто бывают бесплодными, так как наркотики нарушают репродуктивную систему женщины, выработку половых гормонов, способствующих зачатию.
Если женщине все же удалось забеременеть, очень высока вероятность рождения ребенка с различными уродствами (волчья пасть, заячья губа, недоразвитие или отсутствие конечностей и др.).
Кроме того, может наблюдаться рождение мертвого или нежизнеспособного ребенка, который умирает в раннем возрасте. Кроме того, даже у выживших детей отмечаются нарушения в структуре генов и хромосом, что может быть причиной появления уродств у детей следующего поколения.
В настоящее время установлены десятки различных химических веществ, способных привести к врожденным аномалиям развития ребенка: ртуть, свинец, хлоропрен, толуол, бензол, бензин, диоксин, сероуглерод, эфир, ацетон, пестициды, фунгициды и некоторые другие.
Воздействие всех этих веществ нарушает развитие нервной и других систем органов будущего ребенка.
Зная, почему может развиться патология плода, нужно учитывать и то, что не у всякой беременной женщины эти вещества обязательно должны вызвать врожденные аномалии будущего ребенка, так как это в большой степени зависит от индивидуальных особенностей будущей матери.
Очень опасны для беременной женщины и плода различные излучения, особенно радиоактивные, которые могут вызвать серьезные мутации в генах и хромосомах, результат — серьезные аномалии внутриутробного развития ребенка.
Другими, очень вредными факторами для матери и плода также являются сильная вибрация и сильный шум.
Нарушить нормальное развитие плода могут и механические факторы (сильное утягивание живота в период беременности, опухоли матки, неправильное положение плода, предыдущие внематочные беременности, падения матери и травмы ее живота в период беременности и др.).
В период беременности нельзя долго загорать на солнце, особенно в солярии, что также может негативно сказаться на будущем малыше.
Кроме того, причиной врожденных аномалий внутриутробного развития плода являются неблагоприятные условия окружающей среды (загазованность, вредные условия труда и т.п.).
Профилактика нарушений развития плода
- В отличие от наследственных заболеваний, вызванных хромосомными и генными изменениями, которые предотвратить нельзя, ненаследственные заболевания можно и нужно предотвратить, убрав вредные для ребенка и матери факторы.
- Для профилактики нарушений развития плода желательно за 2—3 месяца до планируемого зачатия ребенка и всю беременность исключить контакт женщины с вредными веществами, которые способны вызвать нарушения в организме плода.
- Чаще всего пороки развития плода развиваются при сочетании наследственных и ненаследственных, вредных для организма матери факторов.
Не забывайте, что здоровье вашего ребенка зависит от вас!
В настоящее время во многих странах мира имеются государственные программы по просветительской работе, направленные на ознакомление беременных женщин с причинами возникновения пороков развития и на методы их предотвращения.
Во всех перечисленных случаях нужно регулярно проходить обследования у своего лечащего врача, а также проводить генетические исследования для раннего выявления аномалий развития плода.
Лучше всего пройти медицинское обследование еще до зачатия ребенка. При обнаружении у матери или отца серьезных генетических нарушений медики иногда рекомендуют использование здоровой донорской клетки или здорового донорского семени.
Кроме того, многократно позволяет сократить риск рождения ребенка с врожденными аномалиями применение фолиевой кислоты, но принимать ее нужно только под контролем лечащего врача, так как передозировка любого витамина, в том числе фолиевой кислоты, также вредна для будущего ребенка, как и его недостаток.
Лучше всего планировать беременность заранее и принимать комплекс витаминов и минералов, обязательно включающий фолиевую кислоту, еще за 2—3 месяца до зачатия (после консультации с лечащим врачом).
В настоящее время фармацевтической промышленностью выпускаются специальные комплексы витаминов и минеральных веществ, предназначенные непосредственно для беременных женщин (например «Элевит Пронаталь», «Матерна» и некоторые другие), которые содержат все необходимые для матери и ребенка витамины и минеральные вещества, предупреждают врожденные пороки развития плода.
Эти витамины матери нужно принимать еще в течение 2—3 месяцев после рождения ребенка, если он получает грудное вскармливание.
Кроме того, в рацион питания женщины обязательно должны входить продукты питания, которые накапливают фолиевую кислоту: хлеб, каши, печень, почки, шпинат, бобы и помидоры.
Опасными для жизни и здоровья новорожденных детей являются родовые травмы, причиной которых могут быть узкий таз матери, неправильное положение плода, неумелые действия медицинского персонала и т.д.
Чаще всего наблюдается асфиксия плода в результате, обвитая шеи ребенка пуповиной, вызывающая незначительные нарушения деятельности головного мозга.
Несмотря на то, что аномалий развития плода и протекания беременности много, встречаются они очень редко, а при постоянном наблюдении врача акушера-гинеколога, при своевременном выявлении этих нарушений и своевременном лечении риск их развития можно привести практически к нулю.
Источник: https://lediinter.net/narusheniya-razvitiya-ploda.html
Врожденные пороки развития плода
К сожалению, далеко не все новорожденные детки отличаются крепким здоровьем, отсутствием аномалий и врожденных пороков. Такие патологии считаются одним из самых серьезных осложнений беременности, которые нередко приводят к инвалидности и даже смертности детей.
Рожденные крохи с врожденными пороками развития — серьезное испытание для их родителей. И пережить подобный шок способны не все семьи.
Сегодня мы решили разобраться, что служит причиной развития различных аномалий у ребенка, и можно лм уберечь свое чадо от подобных патологических состояний.
Начнем с того, что к формированию у плода врожденных пороков развития могут приводить различные факторы.
Чаще всего такая патология возникает в результате генетических мутаций, вызванных употреблением алкогольных напитков, наркотиков в период беременности.
Пороки в развитии малыша могут быть обусловлены различными отклонениями в хромосомных наборах отца и матери, а также недостатком важных витаминов в рационе беременной женщины.
Отметим, что ребенок с врожденными пороками может появиться на свет абсолютно в любой семье — молодой, здоровой, без вредных привычек, с нормально протекающей беременностью.
Объяснить эту аномалию до сих пор не удалось даже ученым. Медики сходятся во мнении, что рождение такого ребенка в «нормальной» семье, скорее всего, обусловлено генетическим фактором.
То есть предки мамы или папы малыша имели какие-то отклонения в развитии.
Изучением подобных патологий занимаются различные специалисты — генетики, неонатологи, эмбриологи, специалисты пренатальной диагностики. Но, к сожалению, разобраться в причинах врожденных отклонений у детей удается не всегда.
Врожденные пороки развития плода: классификация
Отклонения в здоровье новорожденного ребенка можно разделить на две большие группы — наследственно обусловленные (то есть заложенные в тканях и хромосомах) и врожденные (приобретенные в ходе внутриутробного развития). Отметим, что такое деление довольно условно, поскольку большинство дефектов развития вызывается сочетанием наследственной предрасположенности и неблагоприятного внешнего воздействия (мультифакторные аномалии).
В зависимости от объекта поражения и времени воздействия вредных факторов выделяются следующие пороки развития:
- Гаметопатии — изменения в половых клетках, которые произошли еще до оплодотворения. Это обусловленные наследственностью пороки, основанные на спорадических мутациях в родительских половых клетках.
- Бластопатии — нарушения, произошедшие в первые две недели после оплодотворения.
- Эмбриопатии — поражения, которые затронули зародыш еще до момента его прикрепления к стенке матки. Зачастую подобное повреждающее воздействие на плод происходит на 4-6 неделе беременности и ведет к развитию порока сердца, на 12-14 неделе — становится причиной аномалий половых органов ребенка.
- Фетопатии — заболевания плода, которые возникают, начиная с 11-ой недели беременности и до рождения. Такие патологии часто ведут к преждевременным родам, асфиксии во время родов, нарушению адаптации новорожденных к жизни вне материнской утробы.
По последовательности появления пороки могут быть первичными и вторичными. Первый тип связан с мутациями, влиянием тератогенных факторов. Второй — это следствие первичных пороков (например, гидроцефалия, которая возникает при спинномозговой грыже).
По распространенности пороки делят на:
- изолированные — отмечаются только в каком-то одном органе;
- истемные — несколько первичных пороков, локализующихся в одной системе;
- множественные — пороки, которые отмечаются в двух и более системах.
Подобные отклонения могут быть связаны с мутациями, влиянием тератогенных факторов.
Самой распространенной классификацией врожденных пороков является деление отклонений по анатомофизиологическому принципу, введенное ВОЗ в 1995 году. Врожденные аномалии систем и органов:
- сердечно-сосудистой системы;
- ЦНС и органов чувств;
- лица и шеи;
- органов пищеварения;
- дыхательной системы;
- мочевой системы;
- костно-мышечной системы;
- половых органов;
- эндокринных желез;
- кожных покровов;
- последа;
- прочие.
Множественные врожденные пороки — генные, хромосомные и обусловленные экзогенными факторами синдромы; неизученные отклонения.
Таким образом, врожденные пороки развития плода представляют собой особую группу отклонений и аномалий ребенка, которые развиваются по разным причинам. Но это не значит, что бороться с подобной неприятностью нельзя.
Современные методы пренатальной диагностики позволяют выявить и устранить некоторые дефекты еще на стадии внутриутробного развития крохи. Поэтому терять надежды на рождение здорового крохи ни в коем случае нельзя.
Врожденные аномалии развития плода: причины
Медики различают три вида рассматриваемых патологий. Если речь идет о неправильном развитии органа или части тела, то говорят о мальформациях.
К этой категории относятся врожденные пороки сердца, расщелина позвоночника, детский церебральный паралич, муковисцидоз, анемия и мышечная дистрофия. При механическом повреждении части плода, который до этого развивался нормально, диагностируют различные виды деформаций.
Главным примером такой патологии является косолапость. Если происходит аномальное развитие костной, нервной, соединительной ткани, то врачи обычно говорят о дисплазии.
Некоторые аномальные явления в развитии плода являются результатом мутаций, то есть присутствия у него дефектных генов. Они бывают наследственными или возникают спонтанно при образовании половых клеток. К этой же категории причин относятся и хромосомные аномалии. Нередко врожденный дефект является результатом взаимодействия нескольких генов с каким-либо средовым фактором.
Причиной врожденных аномалий у плода может стать радиоактивное излучение, отравление ядами и химикатами, прием сильнодействующих лекарственных средств мамой в период беременности. Плод может неправильно развиваться из-за аномального положения в матке. Так, при подвертывании стопы у малыша развивается косолапость.
Неполноценное питание действует как тератогенный фактор при дефиците в организме матери некоторых важных микроэлементов, как правило, цинка. Это ведет к возникновению врожденных дефектов развития нервной системы (гидроцефалии), искривления позвоночника, пороков сердца, расщелиня неба, микро- и анафтальмии.
Среди биологических факторов врожденных пороков развития плода особое значение придается вирусам цитомегалии и краснухи.
У детей, которые инфицированы цитомегаловирусом, могут наблюдаться: низкий вес при рождении, желтуха и гепатит новорожденных, микроцефалия, тромбоцитопения, паховая грыжа, поликистоз почек, атрезия желчных протоков.
При заболевании краснухой в первом триместре беременности может развиться эмбриопатия, которая проявляется микрофтальмией, субтотальной катарактой, глухотой, пороками сердца.
Наконец, большое значение в появлении врожденных пороков развития плода имеет алкоголизм родителей и курение. Если мать злоупотребляет алкоголем в период беременности, то это может вызывать у ребенка формирование фетального алкогольного синдрома; курение может привести к отставанию физического развития ребенка.
Симптомы развития у плода генетических пороков
Пороки внутриутробного формирования плода можно выявить только с использованием клинических и лабораторных исследований в период беременности. Так, синдром Дауна в дальнейшем приводит к множественным порокам развития внутренних органов и умственной отсталости ребенка.
Аномалии развития нервной трубки проявляются отсутствием головного мозга, дефектами сращения спинномозгового канала и формированием грыжи спинного мозга. Синдром Эдвардса характеризуется пороками развития внутренних органов.
Также в период беременности, по результатам ультразвукового исследования, можно выявить пороки сердца и легких, развития конечностей, лицевой части черепа (волчья пасть, заячья губа и т.д).
В группу риска внутриутробных аномалий входят:
- возрастные пары, в которых возраст женщины превышает 35 лет;
- родители, чьи близкие родственники сталкивались с наследственными заболеваниями;
- пары, имевшие опыт рождения больных детей;
- супруги, подвергавшиеся радиоактивному облучению;
- женщины с привычным невынашиванием беременности;
- будущие мамы с «плохими» результатами скрининга.
Сегодня в распоряжении медико-генетической консультации есть самые точные методы диагностики генетической патологии, объектом исследования которых являются ткани развивающегося плода и его оболочки. Поэтому определить симптомы врожденных патологий можно уже на первых этапах вынашивания малыша.
Исследование крови беременной женщины для определения специфических маркеров, помогающих выявить наличие тяжелых генетических нарушений у плода, проводят уже на 11-13 неделе беременности.
С момента формирования плацента начинает вырабатывать определенные вещества, которые затем проникают в материнскую кровь. Количество этих маркеров постоянно меняется по мере развития плода.
Определение данных веществ и является основой биохимического скрининга: значительные отклонения результатов исследования от нормы говорят о высокой возможности наличия хромосомных аномалий или пороков в развитии ребенка.
Первый этап диагностики, который приходится на 11-13 неделю беременности, включает в себя ультразвуковое исследование для исключения грубых пороков развития плода; анализ крови на b-ХГЧ или свободную b-субъединицу хорионического гормона; анализ крови на ПАПП-А белок или ассоциированный с беременностью протеин плазмы.
Во время второго диагностического этапа (16-18 неделя беременности) проводится тройной биохимический тест, учитывающий результаты первого скрининга и включающий в себя: анализ крови на альфа-фетопротеин, свободный эстриол, b-ХГЧ. Данные лабораторные исследования позволяют выявить концентрацию особых веществ, называемых маркерами.
Резкое увеличение количества АФП говорит о пороках развития нервной трубки, а снижение — о возможном наличии синдрома Дауна или Эдвардса.
Напомним, что оценить результаты исследований может только врач с помощью специальной компьютерной программы, учитывающей все полученные данные в совокупности и с учетом используемых в лаборатории методов и реактивов.
При наличии отклонений в результатах анализов крови и УЗИ на пороки развития плод обследуют более углубленно. Для этого будущую мать и отца ребенка направляют в медико-генетическую консультацию.
Врач-генетик проводит полный анализ наследственности матери и отца, оценивает степень риска возникновения заболеваний у ребенка.
Дополнительными мерами диагностики пороков внутриутробного развития плода являются:
- биопсия хориона (9-12 недель беременности),
- амниоцентез (16-24 недели),
- кордоцентез (22-25 недель).
Все эти методы являются инвазивными, то есть для получения материала для исследования необходимо вторгнуться в организм женщины. Однако бояться таких обследований не стоит: они практически безопасны, и при соблюдении всех рекомендаций не несут вреда матери и ребенку.
В завершение нашего сегодняшнего разговора, хотелось бы отметить, что ранняя диагностика внутриутробных патологий плода зачастую дает высокие шансы на исправление «ошибки природы» — современные методики позволяют медикам вмешаться в ход беременности, основательно подготовить мать и дитя к родам и последующему лечению. Поэтому всем будущим мамам мы рекомендуем выполнять любые предписания врачей беспрекословно.
Специально для nashidetki.net- Надежда Витвицкая
Источник: https://nashidetki.net/planirovanie-beremennosti/vrozhdennye-poroki-razvitiya-ploda.html